С медицинской точки зрения гайморит является разновидностью синусита — воспаления придаточных пазух носа. В данном случае воспаление развивается в верхнечелюстной пазухе. Заболевание чаще всего является хроническими либо вялотекущим, с периодами обострений и ремиссий.
В остром периоде гайморит вызывает сильные боли в самих носовых пазухах, образование слизи, а также головные боли. Как лечить гайморит, зависит от конкретной клинической картины заболевания. В типичных случаях достаточно консервативного лечения.
Причины и симптоматика
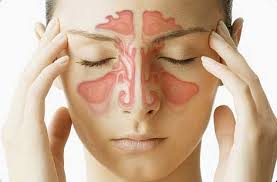
До назначения терапии нужно выяснить, какие факторы могли привести к развитию заболевания. Чаще всего гайморит имеет инфекционную природу. То есть воспаление пазух вызывают бактерии либо вирусы, проникшие в пазухи носа. Чаще всего гайморит – это осложнение не вылеченного должным образом насморка или гриппа.
Обычно гаймориту предшествует респираторное заболевание вирусной или бактериальной природы. Инфекционные агенты могут также проникнуть в носовые пазухи через кровь и лимфу. Иногда причиной гайморита могут выступать: кариес, травмы, сопровождающиеся кровотечениями из носа, купание в загрязнённой воде.
Главный признак гайморита — это слизисто-водянистые выделения из носа, которые не прекращаются более 2 недель.
Другие проявления заболевания это:
- Боль в районе носовых пазух, усиливающаяся при наклонах, поворотах головы, напряжении лицевых мышц;
- Насморк, сопровождающийся кашлем и болями в горле;
- Зубная и челюстная боль;
- Боль в глазах;
- Незначительное повышение температуры.
Поскольку симптоматика заболевания развивается постепенно, лучше обратиться к врачу на самой ранней стадии гайморита. Это избавит от длительной терапии, а также позволит избежать опасных осложнений недуга – таких как воспаление зрительного нерва, остеомиелит, воспаление оболочек мозга (менингит).
Терапия гайморита
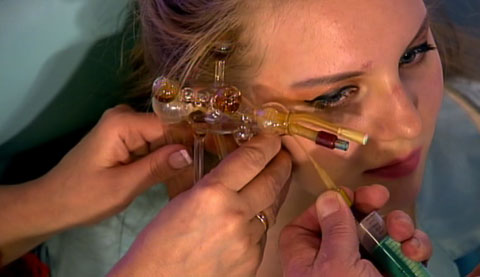
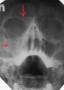
Методы лечения гайморита могут быть самыми разными в зависимости от особенностей диагноза. Перед терапией врач обязательно проводит процедуры, которые помогут выяснить первопричину патологии. Это может быть исследование мазка на бактериального возбудителя заболевания, а также КТ или рентген придаточных пазух.
В большинстве клинических ситуаций врач назначает лекарственную терапию, используя:
- Противовирусные;
- Антибактериальные;
- Противогрибковые препараты.
Выбор лекарства зависит от микроорганизма, спровоцировавшего воспалительный процесс. Попутно назначаются антисептические и антигистаминные средства. Целесообразно также устранить очаги инфекции, которые имеются в организме — для примера, кариозные зубы.
Широко используются средства для местного применения – жидкости для полоскания пазух носа, капли, аппликации с веществами, помогающими вытягивать содержимое верхнечелюстных носовых пазух наружу. В условиях клиники могут быть назначены дренажные операции – пункции пазух с целью удаления их гнойного содержимого. Такой способ стараются применять в самых крайних случаях, когда симптоматическое и антимикробное лечение не даёт устойчивых результатов.
Лечение гайморита дома проводят обычно с помощью промываний растворами морской соли, смазываний области носовых пазух мёдом и прочими средствами. Следует заметить, что во многих случаях такое лечение производит положительный эффект, но чаще всего временный. Если микробы или первичный источник заражения не устранены, заболевание вернётся снова. По этой причине лучше не злоупотреблять домашней терапией, а обратиться к квалифицированным специалистам.



К врачу срочно! Я вот в свое время затянула с этим и у меня гайморит стал хроническим. Теперь приходится обострения лечить — Синуфорте пшикать и пить пилюльки всякие. Хорошо хоть мне врач смог грамотное лечение назначить — болезнь все реже проявляется. Надеюсь, что в скором времени совсем пройдет.